口腔がんの診断
口腔がんの診断
口腔癌の診断は、他のがんの検査と同様に以下のような検査を行いながら、がんであるか否か、そしてもしもがんであったならば、その進行がどの程度なのかを調べていくことになります。
診断のために行う一般的な検査としては、視診、触診、細胞診、組織診、CT、MRI、超音波エコー、PET-CTなどがあり、より早期の診断のために行う検査としては、ヨード染色、VEL SCOPE、Narrow Bnad Image (NBI)がありますが、ヨード染色は痛みを伴うことから、手術中に切除範囲を同定する目的でつかわれることが多く、また、Narrow Band Imageは、機器が非常に高額であるため大きな病院で行われるにとどまっているのが現実です。
特殊光を当てて粘膜を観察するVel Scope に関しては一部の歯科医院、クリニックにも導入されてきています。

口腔がんはある程度の大きさになると、口の中で直接見たり、触ったりすることでさまざまな情報を得ることができます。また、いつ頃からどのような症状があるかなどの問診も重要な情報です。特に直接、見て触れることから、視診・触診は、他のがん以上に重要です。
しこりがわかれば、その大きさを計測し、その範囲を推測できます。また、しこりがない場合でも、粘膜の色や表面性状などから早期がんが見つかることもあります。
視診・触診

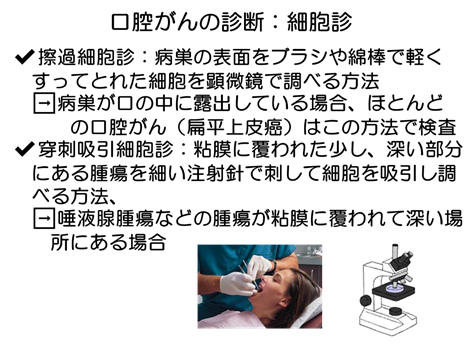
細胞診には病巣の表面をブラシや綿棒などで軽くこすってとれた細胞を顕微鏡で調べる擦過細胞診と、粘膜に覆われた少し、深い部分にある腫瘍を細い注射針で刺して細胞を吸引し調べる、穿刺吸引細胞診があります。
前者は病巣が口腔内に露出している場合に、後者は唾液腺腫瘍などの腫瘍が粘膜に覆われている場合に行い、その細胞の中にがん細胞がないかどうかを顕微鏡で調べる検査です。
口腔がんの 大部分をしめる扁平上皮がんに対しては擦過細胞診が多用されます。
細胞診
細胞診の結果は、クラス分類によりClass Iから、Class Vまでで表されています。細胞が正しく採取されていることを確認した上で、
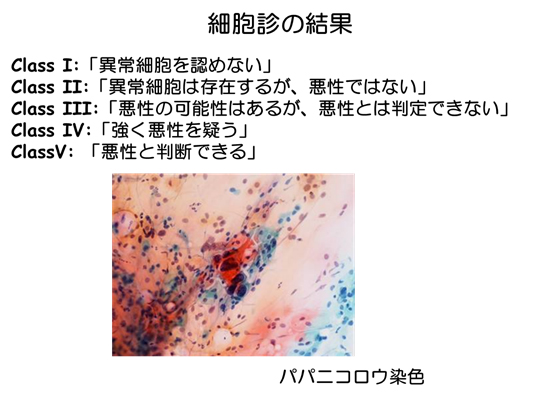
- Class I:「異常細胞を認めない」
- Class II:「異常細胞は存在するが、悪性ではない」
- Class III:「悪性の可能性はあるが、悪性とは判定できない」
- Class IV:「強く悪性を疑う」
- Class V: 「悪性と判断できる」
以上の5つに分類されます。
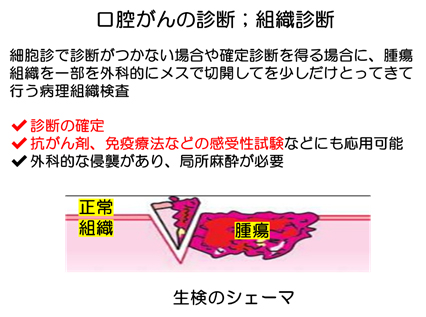
一般的には、細胞診は補助的な診断であり、最終的な確定診断は、病変の一部を切り取り、その組織を病理組織診断する、組織診断か、手術ですべて切り取った手術摘出氷温における病理組織診断により行われます。
細胞診で診断がつかない場合や、確定診断を早く得たい場合には細胞の塊である組織の「一部を少しだけとってきて、病理組織標本を作製して検査することになります。
組織を採取すれば、単に診断を確定できるだけでなく、免疫療法などや抗がん剤の感受性試験などに応用することもでき、そのような感受性の診断にもちられることもあります。
生検には外科的にメスで切一部を切開して組織をとる方法で行われます。
外科的な侵襲がありますから、行うときは局所麻酔が必要です。
組織診断
口腔がんの検査に、種々の画像検査が応用されます。単純X-P: Panorama X-P, P-A X-P,Waters X-P、X線CT、MRI、シンチグラフィー:99mTc、67Ga、201Tl、超音波エコーUltrasonographyなどです。
CT, MRIは他の組織へのがんの広がりをみるのに優れています。また、PET-CTは、首のリンパ節や、遠くの他臓器に転移しているかどうかを検査するのに役立ちます。さらに、超音波検査は、首のリンパ節転移の診断とともに、原発巣(口の癌)の大きさや深さなど、病気の大きさや広がりを知るのに役立ちます。
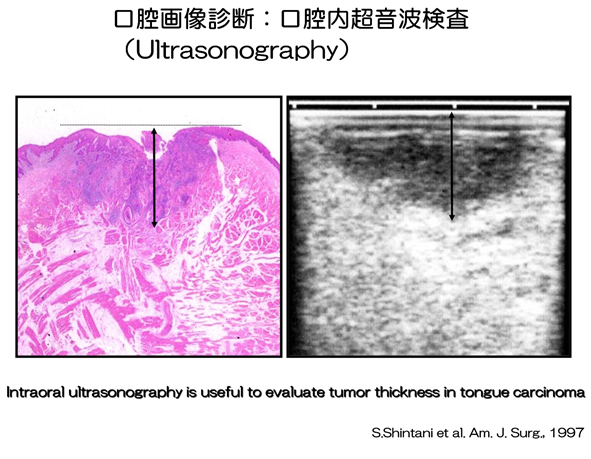
この原発巣に対する超音波エコーの有用性を世界に先駆けて新谷が1997年にAmerican J Surgeryに発表させていただきました。このように画像診断によって、がんの進展範囲を知るために特異な分野があります。これらの画像診断を組み合わせてがんの進行度合いを正確に知ることががんの治療においては非常に重要です。
SatoruShintani,BinNakayamaMD,HidehiroMatsuura, YasuhisaHasegawa
The American Journal of SurgeryVolume 173, Issue 4, April 1997, Pages 345-347
Intraoral ultrasonography is useful to evaluate tumor thickness in tongue carcinoma
口腔画像診断:オルソパノラマX-P
パノラマX線装置
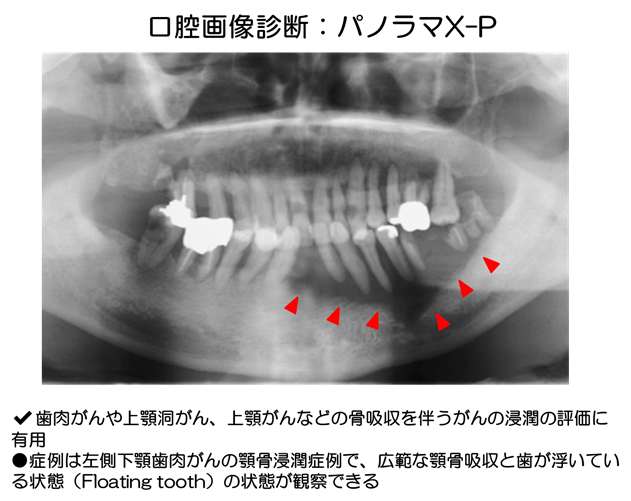
歯科口腔外科領域で上顎、下顎の顎骨、歯、上顎洞、顎関節などを観察、診断するのに用いられる。X線管とフィルムを同期して回転させて撮影する。
歯肉がんや上顎洞がん、上顎がんなどの骨吸収を伴うがんの浸潤の評価に有用である。症例は左側下顎歯肉がんの顎骨浸潤症例で、広範な顎骨吸収と歯が浮いている状態(Floating tooth)の状態が観察できる。
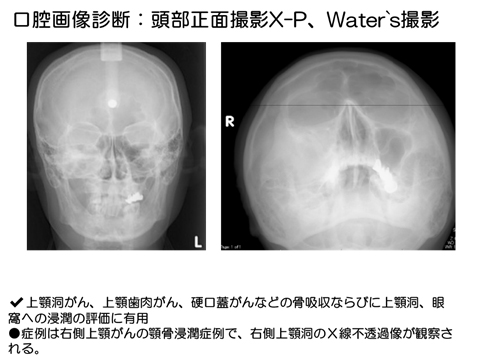
口腔画像診断:頭部正面X-P、Water’s撮影
頭部正面X線写真ならびにWater’s法による撮影は、上顎洞がん、上顎歯肉がん、硬口蓋がんなどの骨吸収ならびに上顎洞、眼窩への浸潤の評価に有用
症例は右側上顎がんの顎骨浸潤症例で、右側上顎洞のX線不透過像が観察される。
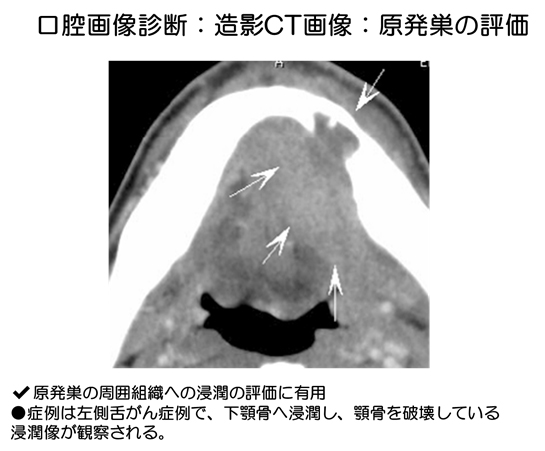
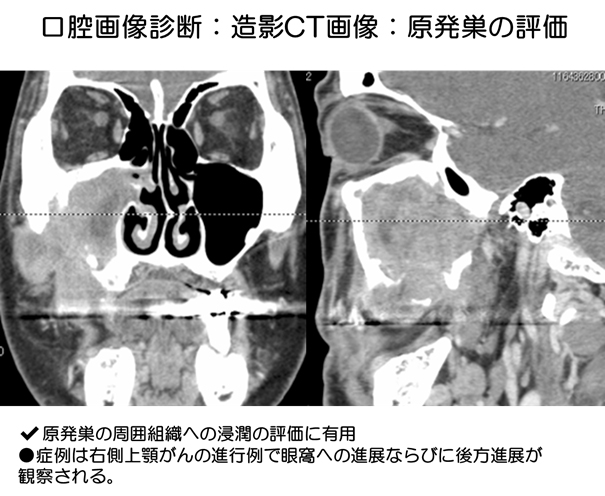
口腔画像診断:造影CT画像:原発巣の評価
造影CT検査による原発巣の評価
口腔がん、頭頚部がんにおける解剖学的な特賞としては、上皮下の結合織のみならず筋肉、骨のみならず唾液腺や上顎洞などの空洞や隙などの組織が疎な部分などが入り組んでおり、その浸潤様式も複雑になります。この点で、原発巣の周囲組織の浸潤に有用であると考えます。
造影CT検査とは、造影剤を静脈から注入して行うCT検査のことで、CTとは、computed tomographyの略で、体にX線を照射して、体を輪切り状に撮影し、体内に異常がないかどうかを調べる検査を指しています。その際に、種々の組織への浸潤などをフィルムにはっきりと写すために用いられるのが造影剤です。
症例1では舌がん症例で、下顎骨へ浸潤し、顎骨を破壊している浸潤像が観察される。また、症例2では、右側上顎がんの進行例で眼窩への進展ならびに後方進展が観察される。
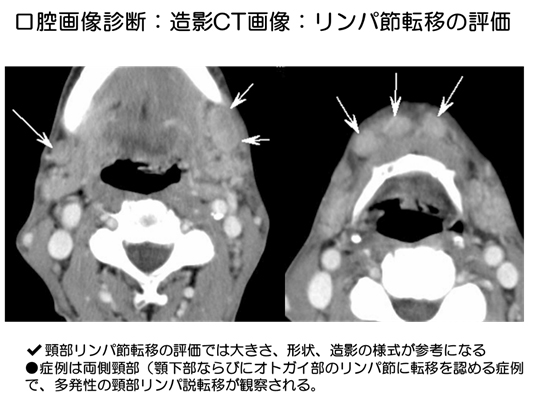
口腔画像診断:造影CT画像:リンパ節転移の評価
口腔がんの頸部リンパ節転移の評価
口腔がんの頸部リンパ節転移の評価においては、周囲がより像家されるRim enhanceされたリンパ節では、中央部のlow density部は壊死または角化した転移巣と考えられ, 転移リンパ節を描出できる。大きさや形状また、先ほど述べた造影の様式で転移リンパ節転移の有無を診断する。
放射線、抗がん剤による化学療法、免疫療法の評価における画像診断の有用性
進行した口腔がんに対して、まず抗がん剤を用いた化学療法でがんを縮小させ、手術に際して、よりがん細胞の完全な切除を確実にしようとする方法がとられることがあります。
がんの手術の前に行う抗がん剤による治療で術前化学療法といわれています。これに、放射線治療を併用する術前化学放射線療法も行われています。
場合によっては、手術の範囲を縮小させることも可能になってきています。この際に、がんが本当に小さくなったかどうかの判定にもCTやMRIを用います。
口腔画像診断:ガリウム、テクネシウムシンチ
ガリウムシンチグラフィは、腫瘍や炎症を生じている部位に集まる放射性薬剤を静脈投与した後、放射性薬剤の集積程度を特殊なカメラで撮像することにより、悪性腫瘍の診断に役立てようとするもので、テクネシウムシンチでは骨代謝を見ることで口腔がんの顎骨浸潤や全身的な骨転移を調べる検査です。

口腔画像診断:口腔内超音波検査(Ultrasonography)
超音波検査は頸部のリンパ節をリアルタイムで低侵襲で観察できる有用な方法であった。
口腔がんは深達度の評価が非常に重要であり、口腔がんの中で最も頻度の高い舌癌の厚み・深達度が頸部リンパ節転移の予測に有用であることからこれを測定する方法として、超音波エコーの口腔内への応用を世界で初めて新谷が試み、mm単位で、測定することができ、形態もあるいは測定値も病理組織学的な腫瘍の形態や厚みとよく相関する事がわかり、CTやMRIでは描出できないような口腔内の小さな原発巣の評価に口腔内超音波エコー診断が有用であることをAmerican Journal of Surgeryなどに報告した。
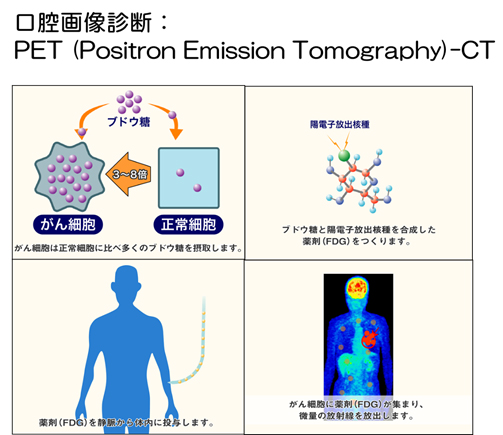
口腔画像診断:PET(Positron Emission Tomography)-CT
PET検査とは、正常細胞より3~8倍も多くブドウ糖を摂取するがん細胞の特性を利用した検査法です。
FDGというブドウ糖に似せたラジオアイソト-プで標識した薬剤を体内に注射し、がん細胞に集まるところを画像化することで、がんの有無や位置を調べます。従来の「形」から癌かどうかを判断するのではなく、「機能」から、診断するものです。しかしながら「すべてのがんが早期発見できる」、「100%確実に診断可能」ということはありません。
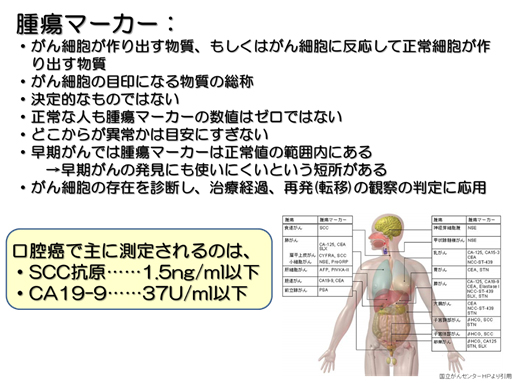
腫瘍マーカー
がんの中には腫瘍マーカーと呼ばれる、そのがんに特徴的な物質を産生するものがあります。そのような物質のうち、体液中(主として血液中)で測定可能なものが、いわゆる「腫瘍マーカー」として使われています。しかし、決定的なものではなく、正常な人も腫瘍マーカーの数値はゼロではない。どこからが異常かは目安にすぎない。などの問題もあります。
ただ、がん細胞の存在を診断し、治療経過、再発(転移)の観察の判定に応用な場合もあります。
早期診断のための補助診断ツール
早期診断のための補助診断ツールとして、ヨード染色、VEL SCOPEとNarrow Band Image (NBI)を紹介したい。
口腔がんの早期発見ならびに前がん病変の診断は、直接、目で見て(視診)、触る(触診)ことで十分可能である。補助的なツールになかでも、日常臨床ではVEL SCOPEが最も有用である。
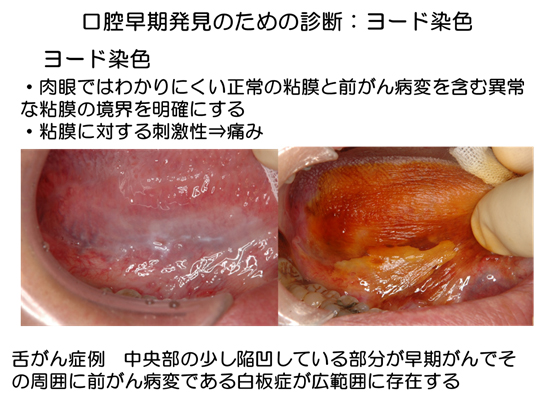
ヨード染色
ヨード染色は、粘膜の正常細胞では粘膜表面のグリコーゲンとヨードが反応して濃染するのに対して、癌細胞や異型細胞が存在する部位では粘膜細胞表面のグリコーゲン量が減少しているため染色性が低下していることを利用した補助的なツールである。
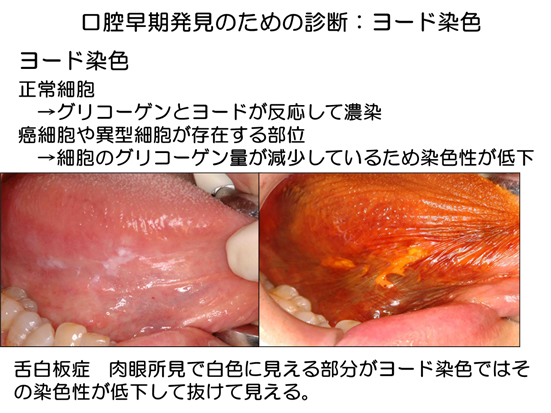
ヨード染色は肉眼ではわかりにくい正常の粘膜と前がん病変を含む異常な粘膜の境界を明確にする点で非常に有用性があるが、粘膜に刺激性があり、患者さんが痛みを訴えることになる。その点で、全身麻酔下での口腔がんの手術で周囲の前がん病変もともに切除する際に用いることが多い。
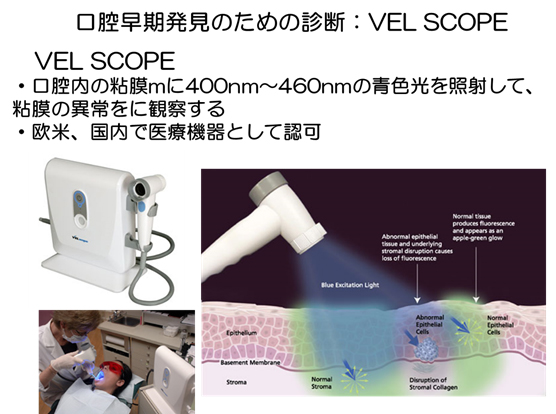
VEL SCOPE
VELscopeとは、口腔内の粘膜mに400nm~460nmの青色光を照射して、粘膜の異常をに観察する装置です。
口腔がんの早期発見ならびに前がん病変の診断は、直接、目で見て(視診)、触る(触診)ことで十分可能である。補助的なツールになかでも、日常臨床ではVEL SCOPEが最も有用である。
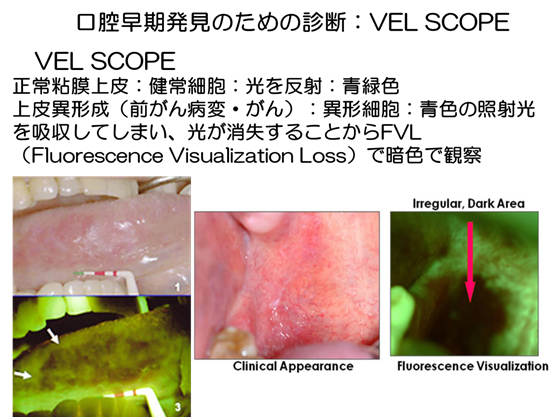
VEL SCOPEでは、健常上皮細胞は光を反射して青緑色にみえ、上皮細胞が異形を伴う上皮異形成(前がん病変)の部分では異形性を伴う部分は色の照射光を吸収してしまい、光が消失することからFVL(Fluorescence Visualization Loss)を生じ、暗色にみえます。
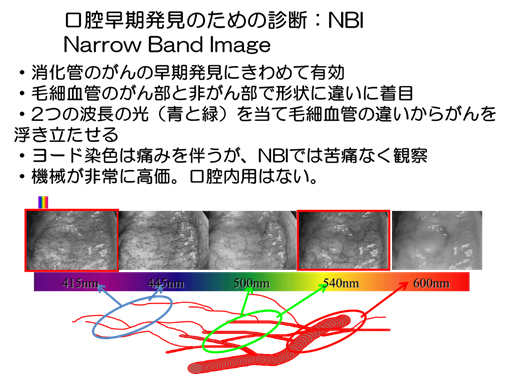
Narrow Band Image
NBI
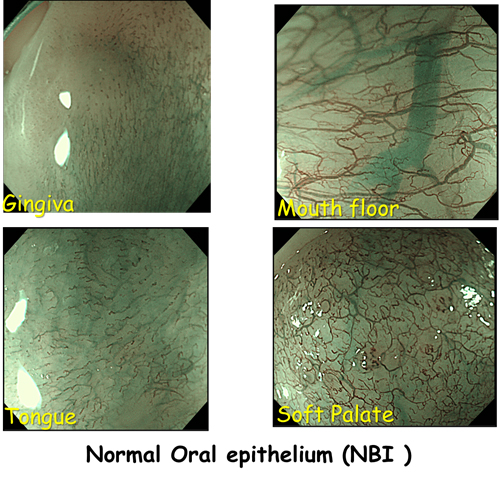
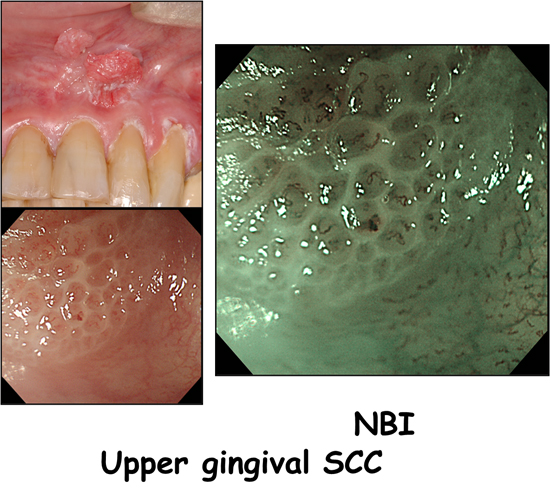
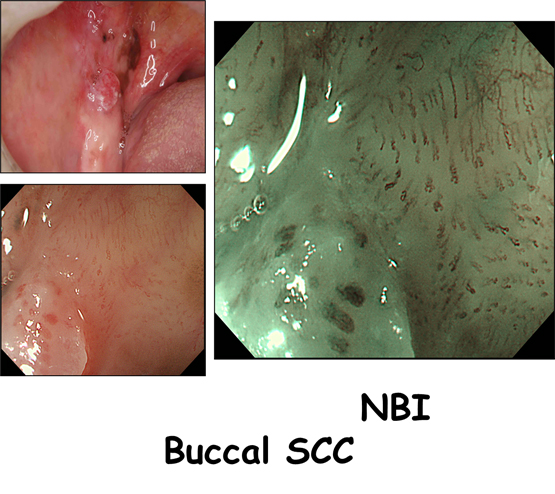
食道、胃、大腸などの粘膜の比較的浅いところにある血管(毛細血管)はがん部と非がん部で形状に違いがあることから毛細血管をより強調できる2つの波長の光(青と緑)を当てがんを浮き立たせるのがNBI(Narrow Band Imaging)です。非常に優れた技術で、これにより消化器がんの発見はより精密になっています。
先に述べた、ヨード染色は食道がんでも早期がんを発見するために有効ですが痛みを伴うことが問題です。NBIでは苦痛なく全例にそれに匹敵する観察ができます。